

| Detecting HPV |
| HPV DNA testing in clinical practice |
| Immune response |
| Clinical trials and vaccines |
Asociace lidských papilomavirů a cervikálního karcinomu
Lidské papilomaviry (HPV) patří do rodiny virů zvaných Papovaviry. Jsou to epiteliotropní viry, které stimulují buněčnou proliferaci, která vede k vývoji benigních papilomatózních lézí genitálního traktu, horních cest dýchacích, zažívacího traktu a kožních lézí. Je zjištěno vice než 70 odlišných HPV typů pomocí molekulární hybridizace DNA extrahované z kondylomů a bradavičnatých lézí z různých lokalit. Každý typ viru má omezenou lokalitu působení a viry účinné v určité lokalitě jsou zřejmě geneticky příbuzné. ata or warty lesions from a variety of sites. Each virus type has a very restricted site of infection and viruses which occupy similar niches appear to be genetically related. Hybridizace DNA extrahované z kondylomů a cervikálních biopsií doložila, že se cca 30 ze 70 typů HPV uplatňuje v ženském genitálním traktu.
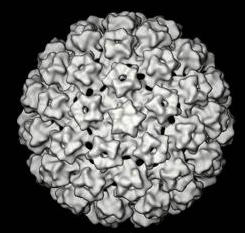 |
| Elektronogram lidského papilomaviru |
Papilomaviry jsou malé neobalené DNA viry, které měří přibližně 55 nm v průměru. Genom tvoří dvouřetězcová DNA a má tři funkční kódující oblast (regiony): oblast kódující časnou virovou funkci (E), pozdní virovou funkci ( L) a dlouhou kontrolní oblast ( LCR), která leží mezi nimi.
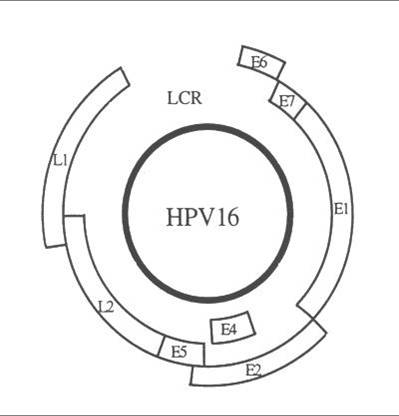 |
| Struktura genomu HPV 16: kódovací oblasti jsou znázorněny otevřenými boxy (Phillips AC and Vousden KH 1998) |
| Gene/Region |
|
|
E1/E2 |
|
|
| E4 |
|
|
| E5 |
|
|
| E6 |
|
|
| E7 |
|
|
| L1/L2 |
|
|
| LCR |
|
Přirozená histologie HPV infekce cervikálního epitelu a morologické změny sdružené s infekcí
Věk při nákaze lidským papilomavirem: HPV patři mezi nejběžnější pohlavně přenosné choroby.75% žen má do 50 let alespoň jedenkrát HPV infekci. Infekce je nejčastější ve druhé a třetí dekádě života. Poté incidence klesá, rozvíjí se imunitní odpověď. Virus však může fokálně přežívat, v nepatrném ložisku infekce detegovatelném pouze molekulárně biologicky.Cesta infekce : HPV proniká bazální vrstvou epitelu (zpravidla transformační zóny - TZ), kde se replikuje dělením bazálních buněk. Virus může perzistovat v bazální vrstvě latentní ( inaktivní ) forma , nebo se může replikovat s maturací epitelu a procházet epitelem. Cytopatický efekt je zřejmý jako koilocytóza, parakeratóza a monocelulární keratinizace. Akutní infekce může odeznít, nebo persistovat jako latentní infekce s možností reaktivace kdykoli později.
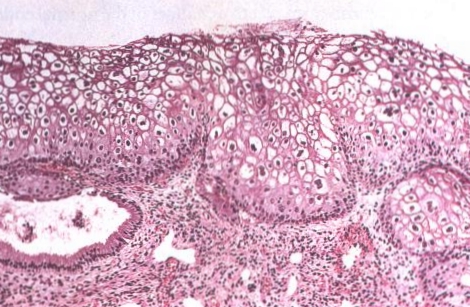 |
| LSIL (CIN 1) cervixu. Tato léze, známá rovněž jako plochý kondylom, je characterizována koilocytární atypií a obvykle asociována s infekcí HPV 6 nebo HPV 11. |
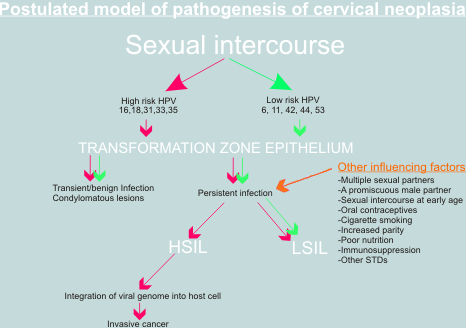
Důkazy podporující úlohu HPV v cervikální kancerogenezi.V roce 1977 byla publikována dvě sdělení, která poprvé navrhovala, že papilomaviry mohou být přítomny v cervikálním epitelu ( Meisels & Fortin 1977; Purola & Savia 1977). Tito autoři zaznamenali přítomnost koilocytů cervikálních stěrech a biopsiích žen s CIN. Popsali léze cervikálního epitelu, které nazvali ploché bradavice, nebo ploché kondylomy. Další výzkum potvrdil přítomnost virového antigenu bradavic a HPV DNA v jádrech buněk cervikálního epitelu a potvrdil vazbu přítomnosti HPV DNA s ložisky CIN 1. Jejich pozorování se stala podnětem pro rozsáhlý výzkum týkající se role HPV v patogenezi cervikálního karcinomu. (Coleman a Richman 1983).
DNA analýza anogenitálních bradavic, CIN a tkáně cervikálního karcinomu prokázala dvě skupiny HPV v ženském genitálním traktu. Jedna skupina HPV téměř vždy sdružena s low grade CIN lézemi a exofytickými anogenitálními bradavicemi, které mají nízké riziko progrese do cervikálního kanrcinomu.Druhá skupina virů je prokazována zejména u CIN2 a CIN3 , které mají vysoké riziko progrese do cervikálního karcinomu.
Onkogenní potentiál virů v různých skupinách byl podrobně studován a bude dále probrán.
HPV typy vyskytující se v ženském genitálu
| High risk | ||
| 16,18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68 mohou vyvolat invazivní karcinom | ||
| Low risk | ||
|
||
Onkogenní potentiál HPV
Schopnost virů měnit vlastnosti epitelových buněk byla rozsáhle studována a prokázalo se, že viry skupiny vysokého rizika mají pozoruhodné onkogenní vlastnosti. In vitro assay lidských keratinocytů (které se podobají normálním cílovým buňkám viru) které byly infikovány low risk a high risk HPV typy ukazuje, že viry ze skupiny vysokého rizika ( HPV16 a HPV 18) jsou schopny znesmrtelnit primární lidské keratinocyty tj. prodloužit jejich obvyklou délku života. Naproti tomu viry ze skupiny nízkého rizika ( HPV-6 a HPV -11) neprodlužují dobu života infikovaných buněk, které zrají a odumírají stejně jako neinfikované buňky. Podobně jsou viry nízkého rizika v porovnání se skupinou virů vysokého rizika neúčinné v experimentechs maligní transformací hlodavčích buněk. Keratinocyty v tkáňové kultuře infikované HPV-16 a HPV -18 navíc vykazují obdobnou morfologii jako in vivo v CIN.Nejpřesvědčivější důkaz, že papilomaviry hrají klíčovou roli v kancerogenezi je dán integrací HPVDNA do cervikálních buněk. Zatímco HPVDNA zůstává normálně episomálně (je oddělena od jádra) v kondylomech a low grade CIN, v karcinomových lézích je virová DNA integrována do genomu hostitelské buňky. Integrace způsobí disrupci exprese genů E1 a E2 , které normálně kontrolují geny E6 a E7 a deregulaci čtecích rámečků E6 a E7. Proteinové produkty genových oblastí E6 a E7 blokují normální funkci tumor supresorových genů ( p53 a Rb tumor supresorového genu) a tím dovolí buňkám obejít normální buněčný cyklus v kontrolním bodě G1 a G2; výsledkem je ztráta kontroly buněčné proliferace.
Integrace je konstantním nálezemu všech karcinomů obsahujících viry vysokého rizika HPV16 a HPV18 a poskytuje nejsilnější důkaz že HPV16 a HPV18 hrají důležitou roli v rozvoji cervikálního karcinomu. HPV DNA je přítomna v 90% všech invazivních karcinomů hrdla.
 |
Význam kofaktorů
Je obecně přijímánio, že pouhá nákaza vysoce rizikovým HPV nebo dokonce integrace HPV 16 do hostitelského buněčného jádra nejsou dostatečné pro maligní transformaci cervikálního epitelu. Infekce genitálního traktu virem HPV 16 je vcelku běžná zatímco invazivní karcinom je vzácný; integrace byla zjištěna v některých genitálních bradavicích a lézích charakteru CIN. Je navrhována řada kofaktorů, jako např. zhoršená imunitní odpověď, persistence viru, kouření a podávání steroidů (orálních kontraceptiv). Další genetické faktory, jako například ztráta tumorsupresorových genů a aktivace onkogenů mohou rovněž hrát roli. Mutace v ras ,fos a dalších onkogenech byly zjištěny v buněčných liniích cervikálního karcinomu, ale jejich role in vivo není dosud zcela ujasněna. Navzdory mezerám v našem poznáníposkytly papilomaviry významný vhled do mechanismů karcinogeneze a posunuly naše znalosti o etiologii cervikálního karcinomu, které umožní prevenci (prostřednictvím vakcinace), časnou diagnózu (screeningem HPV DNA) a léčbu (pomocí antivirotik) této závažné choroby.
Asociace HPV a cervikálního karcinomu: relativní riziko je vysoké a srovnatelné s chronickou hepatitis B a karcinomem jater a vyšší než kouření a rakovina plic.