

Rak szyjki macicy: Epidemiologia, etiologia, patogeneza i główne typy histologiczne
| Epidemiologia |
| Obraz kliniczny |
| Histologiczne typy raka szyjki macicy |
| Rak szyjki macicy jako proces wielostopniowy |
| Cechy histologiczne CIN i adenocarcinoma in situ |
| Czynniki ryzyka raka szyjki macicy |
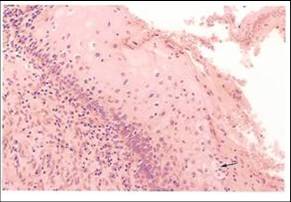
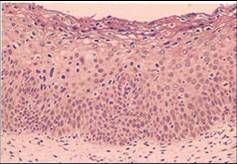
Histologiczne cechy CIN
- Zmiany architektury nabłonka:
- Zamiana prawidłowego na nieprawidłowy nabłonek na całej jego grubości.
- Komórki warstw podstawnych zostają zastąpione przez nieprawidłowe niezróżnicowane komórki cechujące się dużym stosunkiem N/C i brakiem polarności. Poziom, do którego te komórki sięgają w nabłonku determinuje stopień CIN.
- Nieprawidłowe dojrzewanie i nieprawidłowa straryfikacja nabłonka.
- Zwiększona gęstośc komóre w nabłonku (więcej komórek na jednostkę powierzchni).
- Zmiany cytologiczne w nabłonku:
- obecność mitoz często patologicznych w wyższych warstwach nabłonka.
- Polimorfizm jąder (wielkości i kształtu)
- Nadbarwliwośc jąder.
 |
 |
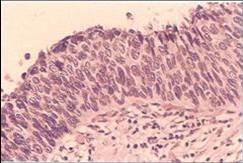 |
| CIN1. Niezróżnicowane nieprawidłowe komórki znajdują się w dolnej 1/3 nabłonka a cechy nieprawidłowego dojrzewania z utratą stratyfikacji w górnych 2/3. | CIN2. Nieprawidłowe komórki wykazują wysoki stosunek N/C i zajmują 2/3 nabłonka. Widoczna jest utrata polaryzacji i mitoza. Pewne cechy nieprawidłowego dojrzewania widoczne są w górnych 2/3. | CIN3. Niezróżnicowane nieprawidłowe komórki wykazujące wysoki stosunek N/C zajmują całą grubość nabłonka. Widoczna jest utrata polaryzacji, polimorfizm i hiperchromazja jąder a także obecność mitoz. |
Może wystąpić progresja śródnabłonkowej neoplazji do inwazyjnego raka jeżeli pozostawi się ją bez leczenia
- Ryzyko progresji wzrasta wraz ze stopniem CIN
- Najwyższe ryzyko progresji dla CIN3, najniższe dla CIN1
- Może pozostać bez zmian
- Progresja może trwać 20 lat
- CIN1 może ulegać regresji
- Nie ma ostrej granicy między CIN1/2/3
Dowody, że nie leczony CIN może ulegać progresji do inwazyjnego raka:
- Badania eksperymentalne dostarczyły pośrednich dowodów, że CIN stanowi spektrum postępujących zmian w nabłonku. Prospektywna obserwacja kobiet z nie leczonym CIN wykazała bezpośredio, że CIN jest prekursorem inwazyjnego raka. Poniżej streszczamy wyniki tych badań.
- Badania eksperymentalne :
- Badania autoradiograficzne aktywności proliferacyjnej nabłonka prawidłowego, dysplazji i " raka in situ" wykazały (Richart, 1963), że czas regeneracji nabłonka skraca się wraz ze stopniem zaawansowania zmian w nim stwierdzanych.
- Badania cytofotometryczne biopsji z szyjki macicy (Willibanks i wsp.,1967) wykazały, że ilośc DNA w jądrach komórek nabłonka wzrastała wraz ze wzrostem stopnia zaawansowania zmian w nabłonku a odchylenie od normy było największe w "raku in situ".
- W badaniach karcynogenezy szyjki macicy u myszy pod wpływem 3,4 benzopirenu wykazano (Rubio i Lagerhof, 1974), że zmiany odpowiadające dysplazji małego stopnia pojawiły się po 2 miesiącach, średniego stopnia po czterech a dużego stopnia, "raka in situ" i raka z mikroinwazją po pięciu miesiącach stosowania karcynogenu.
- Dodatkowo interesujących danych w tym zakresie dostarczyły badania cytogenetyczne (Spriggs i wsp.,1971, ultrastrukturalne (Murphy i wsp.,1975 i w hodowli tkanek Richart, 1964).
- Prospektywne obserwacje u kobiet z CIN
- Prospektywne obserwacje u kobiet z CIN Kolposkopowa i cytologiczna obserwacja kobiet z CIN, które nie poddały się leczeniu przez różny okres czasu wykazała, że CIN może ulagac progresji do "raka in situ" i do inwazyjnego raka ale również, że dysplazja może ulegac regresji. Wyniki tych badań nie są całkowicie jednoznaczne gdyż wiele z nich dotyczyło niewielkiej liczby kobiet obserwowanych przez krótki czas.
- Uważano, że ryzyko progresji od "raka in situ" do raka inwazyjnego jest bardzo małe Green i Donovan,1970, Green,1974. Jednak Mc Indoe i wsp. kontrolując cytologicznie w Nowej Zelandii kobiety z "rakiem in situ" wykazali, że ryzyko to jest duże. Po 10 latach u 18% kobiet a po 20 latach u 36% rozwinął się inwazyjny rak.
- Przedstawione wyniki badań przekonują, że nie leczony CIN może ulegac progresji do inwazyjnego raka ale wykazują również, że CIN może ulegac regresji. Chociaż nie można jednoznacznie ocenic stopnia ryzyka u poszczególnej kobiety klinicyści przyjmują, że szanse na regresję CIN 1 do normy są duże (30%) i raczej są skłonni przyjmowac stanowisko "zaczekamy i zobaczymy"(przynajmniej przez 6 miesięcy) gdy CIN 1 jest rozpoznany cytologicznie.
- Badania eksperymentalne :
Author |
Study Group |
Outcome |
Fox (1967) |
278 kobiet z dysplazją małego stopnia obserwowanych przez 11 lat bez wykonania biopsji. |
Zmiana uległa regresji do normy w 31%. Zmiana pozostała bez zmian (bez progresji) w 9%. Zmiana uległa progresji do wyższego stopnia w 60%, w tym jeden przypadek mikroinwazji i jeden inwazyjnego raka. |
Richart & Barron |
557 kobiet z dysplazją obserwowanych za pomocą kolposkopii, kolpomikroskopii i cytologii przez 10 lat |
Odsetek progresji wszystkich stopni dysplazji do raka in situ wynosił 80%. |
Kinlen and Spriggs (1978)
|
Obserwacja 52 kobiet w Wielkiej Brytanii z nieprawidłowym wynikiem badania cytologicznego (Pap IV lub V), które nie zgłosiły się na leczenie przez przynajmniej 5.2 lat po ustaleniu rozpoznania cytologicznego. |
Powtórzony rozmaz był prawidłowy w 37%.
Carcinoma in situ stwierdzono w biopsji w 38%.
|
Nasiell et al (1986) |
555 kobiet z dysplazją małego stopnia obserwowanych bez biopsji przez 12 lat. |
Zmiana uległa regresji w 62%. Zmiana pozostała w stanie niezmienionym w 22%. Zmiana uległa progresji do carcinoma in situ lub większego stopnia zaawansowania w 16% (w tym 2 przypadki inwazyjnego raka) |
Mc Indoe et al (1984) |
948 kobiet z potwierdzonym histologicznie rozpoznaniem carcinoma in situ obserwowanych tylko za pomocą cytologii przez 5 do 28 lat. |
U 22% z 131 kobiet, które nadal miały rozmazy nieprawidłowe rozwinął się inwazyjny rak. U 1,5% z 817 kobiet, które miały prawidłowy rozmaz cytologiczny po wykonaniu biopsji, rozwinął się rak. |